
技术文章
Technical articles 热门搜索:
促甲状腺激素受体人单克隆抗体 M22
甲状腺自免-TRAb ELISA试剂盒
RSR 乙酰胆碱受体抗体ELISA试剂盒
神经免疫-RSR 水通道蛋白4抗体ELISA试剂盒
糖尿病抗体ELISA检测试剂盒
RSR-水通道蛋白4抗体ELISA检测试剂盒
RSR 锌转运蛋白8 ZnT8抗体ELISA试剂盒
RSR谷氨酸脱羧酶抗体 GAD Ab ELISA试剂盒
糖尿病自身免疫抗体(GAD+IA2)ELISA试剂盒
RSR ELISA-IA-2抗体检测试剂盒
RSR ELISA-ZnT8Ab试剂盒
RSR-VGKC 抗体RIA检测试剂盒
RSR-乙酰胆碱受体抗体AChRAb RIA试剂盒
猫、狗慢性肾病-DLD SDMA ELISA试剂盒
RSR-VGCC 抗体RIA检测试剂盒
肾上腺自免-RSR 21-羟化酶抗体ELISA试剂盒
热门搜索:
促甲状腺激素受体人单克隆抗体 M22
甲状腺自免-TRAb ELISA试剂盒
RSR 乙酰胆碱受体抗体ELISA试剂盒
神经免疫-RSR 水通道蛋白4抗体ELISA试剂盒
糖尿病抗体ELISA检测试剂盒
RSR-水通道蛋白4抗体ELISA检测试剂盒
RSR 锌转运蛋白8 ZnT8抗体ELISA试剂盒
RSR谷氨酸脱羧酶抗体 GAD Ab ELISA试剂盒
糖尿病自身免疫抗体(GAD+IA2)ELISA试剂盒
RSR ELISA-IA-2抗体检测试剂盒
RSR ELISA-ZnT8Ab试剂盒
RSR-VGKC 抗体RIA检测试剂盒
RSR-乙酰胆碱受体抗体AChRAb RIA试剂盒
猫、狗慢性肾病-DLD SDMA ELISA试剂盒
RSR-VGCC 抗体RIA检测试剂盒
肾上腺自免-RSR 21-羟化酶抗体ELISA试剂盒
 更新时间:2025-08-14
更新时间:2025-08-14 点击次数:874
点击次数:874
什么是SPIDDM?
SPIDDM是一种以胰岛β细胞缓慢破坏为特征的自身免疫性糖尿病,初期常被误诊为T2DM。
在我国,根据发病年龄不同,SPIDDM可归于青少年隐匿性自身免疫性糖尿病(LADY)或成人隐匿性自身免疫性糖尿病(LADA)亚型。
对于存在以下特征的儿童糖尿病,在抗体筛查上更应引起重视:
* 非肥胖型“2型糖尿病";
* 在饮食控制/运动/口服药基础上,血糖仍不稳定或HbA1c逐渐升高;
* 出现无法解释的体重下降。
* 医生建议复查糖尿病相关抗体或C肽水平。

两个孩子的故事:SPIDDM的真实病程
病例一:12岁女孩的曲折诊断历程
初诊阶段:
在学校体检时发现尿糖阳性,随后入院进一步检测。当时无任何典型糖尿病临床症状、不胖,但有糖尿病家族史(祖父母患病)。初步检查显示:
GADA, IAA两项抗体检测:阴性。
C肽水平:正常(2.31 ng/mL,参考范围0.8~4.2 ng/ml)
糖化血红蛋白(HbA1c):6.8%,正常范围为4%~6%
空腹血糖值:130mg/dl (正常范围70-110 mg/dl)
基于这些结果,初步诊断为“非肥胖型2型糖尿病",通过饮食控制和运动管理血糖。
病情转折:
在诊断后的3个月内,患者执行了严格的饮食与运动锻炼计划,血糖控制良好,糖化血红蛋白控制在6%左右,后因感染取消了两次定期随访,直到诊断后的第八个月才再次就诊。此时情况已经恶化:
虽然患者自述无明显症状,但她的血糖失控(HbA1c升至12%)
已经处于酮症状态
伴随体重下降(4个月内减少了约6斤)。
OGTT检查发现轻度胰岛素缺乏
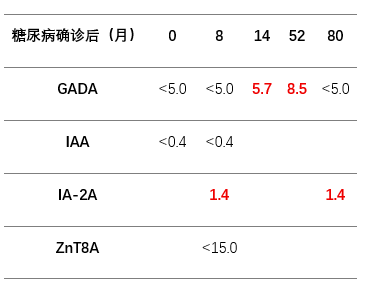
胰岛自身抗体四项筛查(GADA、IA-2A、ZnT8A和IAA):IA-2抗体为阳性(1.4 u/ml,正常范围<0.4 u/ml,RSR Limited),其余三项抗体为阴性。
C肽:1.16 ng/mL(正常,参考范围0.8~4.2 ng/ml)
此时,她被诊断为T1DM,开始胰岛素治疗。
长期随访:
14个月后(使用胰岛素的6个月后):GAD抗体也转为阳性(5.7 u/ml,正常范围为<5.0 u/ml),基于现行的诊断标准被确诊为SPIDDM。
18岁时:GAD抗体最终转阴,血糖控制尚可(HbA1c 7-8%),仍保留部分胰岛功能(空腹C肽 0.5 ng/mL),但需要较高剂量胰岛素(约1单位/kg/d)。
文章认为:该病例在诊疗初期抗体检测不全导致误诊,且抗体状态在病程中发生了动态变化(从阴性转为阳性),提示抗体定期随访的重要性。
病例二:13岁男孩的抗体水平变化
初诊情况:
学校体检发现尿糖阳性,后入院进一步检测,自述已经有一个月的口渴、多尿症状,不胖,有糖尿病家族史(祖母患病)。检查结果显示:
OGTT实验显示胰岛素分泌水平正常
糖化血红蛋白:7.4%(正常范围为4%~6%)
空腹血糖值:100 mg/dl
C肽:1.90 ng/mL
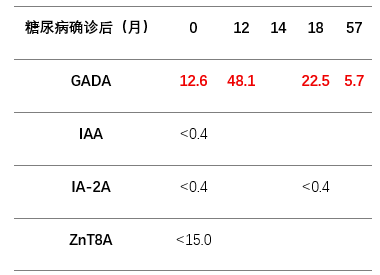
胰岛自身抗体四项筛查:GADA单阳性(12.6 u/mL,RSR Limited)
基于这些结果,初步诊断为“疑似SPIDDM或GADA阳性2型糖尿病",开始饮食运动治疗。
病情进展:
14个月后:体重下降(2个月内减轻6斤),血糖升高(糖化血红蛋白升高至10.4%)。
OGTT检查显示轻度胰岛素缺乏
GAD抗体水平升高(48.1,正常范围为<5 u/mL)
C肽:1.77 ng/mL
确诊SPIDDM,开始胰岛素治疗。
关键发现:
他的GADA抗体水平先升高(最高时48.1 u/ml),后逐渐下降(最后一次检测结果为5.7 u/ml )。
长期预后:
18岁时(发病5年后),他仍保留部分胰岛功能(空腹C肽 0.88 ng/mL),胰岛素需求量较低(0.5单位/kg/d),血糖控制良好(HbA1c 6.6%)。
重要启示
⚪建议同时筛查GADA+IA-2A+ZnT8A+IAA
⚪抗体水平可能随病程波动(如病例二的先升后降),因此单次阴性结果不能完quan排除自免因素,疑似SPIDDM患者,尤其未成年儿童,应定期随访抗体,不建议直接诊断为T2DM
⚪抗体和C肽应同步检测,空腹C肽<0.3 nmol/L(约0.9 ng/mL)是胰岛素治疗的启动节点(2020年国际专家组的LADA管理共识,Buzzetti et al., Diabetes 2020)
⚪早期胰岛素干预可能有保护作用,延缓衰竭进程:
本研究两个病例在发现胰岛素分泌轻度不足(即C肽值 >0.9 ng/mL)后及时开始胰岛素治疗。病例二在开始胰岛素后,患者残存胰岛功能维持了长达5年,且所需胰岛素剂量较低。这提示在确诊SPIDDM或高度怀疑时,及时启动胰岛素治疗可能有助于保护残存的β细胞功能,延缓完quan依赖的进程,获得更好的长期血糖控制。
SPIDDM是儿童糖尿病中一种容易被忽视的亚型。初期伪wei成2型糖尿病,实则缓慢进展为胰岛素依赖。这项研究通过对两个病例的长期追踪,强调了定期随访抗体(如每6个月)、动态监测胰岛功能(C肽)以及适时启动胰岛素治疗对于识别、确诊和管理儿童SPIDDM的重要性。对于不胖的“小糖人",提高对SPIDDM的警惕,进行规范的抗体和功能评估,是实现精准诊断和优化治疗、保护孩子残存胰岛功能的关键。
参考文献: Suzuki D, et al. Trends in endogenous insulin secretion capacity and anti-islet autoantibody titers in two childhood-onset slowly progressive insulin-dependent diabetes mellitus cases. *Clin Pediatr Endocrinol*. 2024;33(4):238-243.